糖尿病内分泌内科
診療科からのお知らせ
概要・特色
糖尿病およびバセドウ病(甲状腺疾患)などの内分泌疾患をあつかう診療科になります。
当診療科には『著しい高血糖、低血糖発作を繰り返す糖尿病患者さま』以外にも、
- 足(かかとなど)、足趾(足の指の先端や指と指のあいだ)の壊疽など糖尿病特有の足の皮膚の障害をお持ちの患者さま
- 重い糖尿病を合併した肺炎、尿路感染その他感染症をお持ちの患者さま
- 感冒(かぜ)、胃腸炎などを契機に著しく悪化した糖尿病をお持ちの患者さま
などが入院されています。
糖尿病内分泌内科
診療コラム
2026.04.06 掲載
NEW! 肥満とインスリンと糖尿病
NEW! 肥満とインスリンと糖尿病
体重(kg)を身長(m)の2乗で割った値をBMI(Body Mass Index)と呼び、25.0を超える場合を一般に『肥満』と定義されます。

肥満をひとが気にする理由としては、美容的な側面が大きいかもしれません。また、肥満したからといって全員が糖尿病を発症するわけではありません。肥満でも糖尿病にならない方がいるのは事実ですが、それを手放しで喜んでよいかというと、必ずしもそうとは言えません。今回はその理由についてのお話です。
日本人は一般的に、摂取カロリーの約6割を炭水化物から得ているといわれています。炭水化物(ご飯、パン、麺類、お菓子など)を多く摂取しても、それを『処理』できるだけのインスリンが体から十分に分泌されていれば、炭水化物から転換された『ブドウ糖』は脂肪に転換され、血糖値(血中のブドウ糖濃度)は上昇しません。その代わり、体には脂肪がどんどん蓄積されていきます。インスリンは『同化ホルモン』であり、ブドウ糖を脂肪に変えて体に蓄える働きを持つためです。
中年期以降、好きなだけ食べても血糖値が上がらず、糖尿病と診断されない方がいますが、これは大量のインスリンが分泌されているためです。その結果、インスリンの同化作用によって脂肪が蓄積し、体重は増加していきます。
一方で、ある年齢を境にインスリンの働きが弱くなったり、分泌量が減ったりすると、血糖値が上昇し始め、糖尿病あるいは糖尿病予備軍の状態になります。これはこれで大きな問題です。
糖尿病とは、インスリンの同化作用とは逆の『異化』が体内で発生する状態です。体重が減る、あるいは増えなくなる一方で、血液中のブドウ糖は行き場を失い、血糖値が上昇します。糖尿病の方で『若い頃の半分の体重になった』という症例は珍しくありません。
中年期以降、一度増えてしまった体重はなかなか減りにくくなります。過度な食べ過ぎが続くと、人は最終的に『肥満が進む』か『糖尿病を発症する』かのどちらかに向かいます。糖尿病に関わる医師や医療者を含め、食べ過ぎには注意したいものです。
2026.01.26 掲載
体重減少効果も期待できる新しいタイプの糖尿病治療薬『セマグルチド』
体重減少効果も期待できる新しいタイプの糖尿病治療薬『セマグルチド』
これまでの糖尿病治療薬は、
- インスリン
- SU剤(経口血糖降下薬)
に代表されるものが主流でした。これらは『血糖値の改善効果には優れているものの、食事管理をきちんと行わないと体重が増加しやすい』、つまり太りやすい薬剤でもあります。
その後、体重に影響を与えにくい薬剤も多く登場しましたが、インスリンやSU剤は現在でも広く使用されています。
近年では、血糖値の改善効果に加えて、体重減少効果も期待できる新しいタイプの糖尿病治療薬が登場しています。そのひとつが『セマグルチド』という薬剤です。
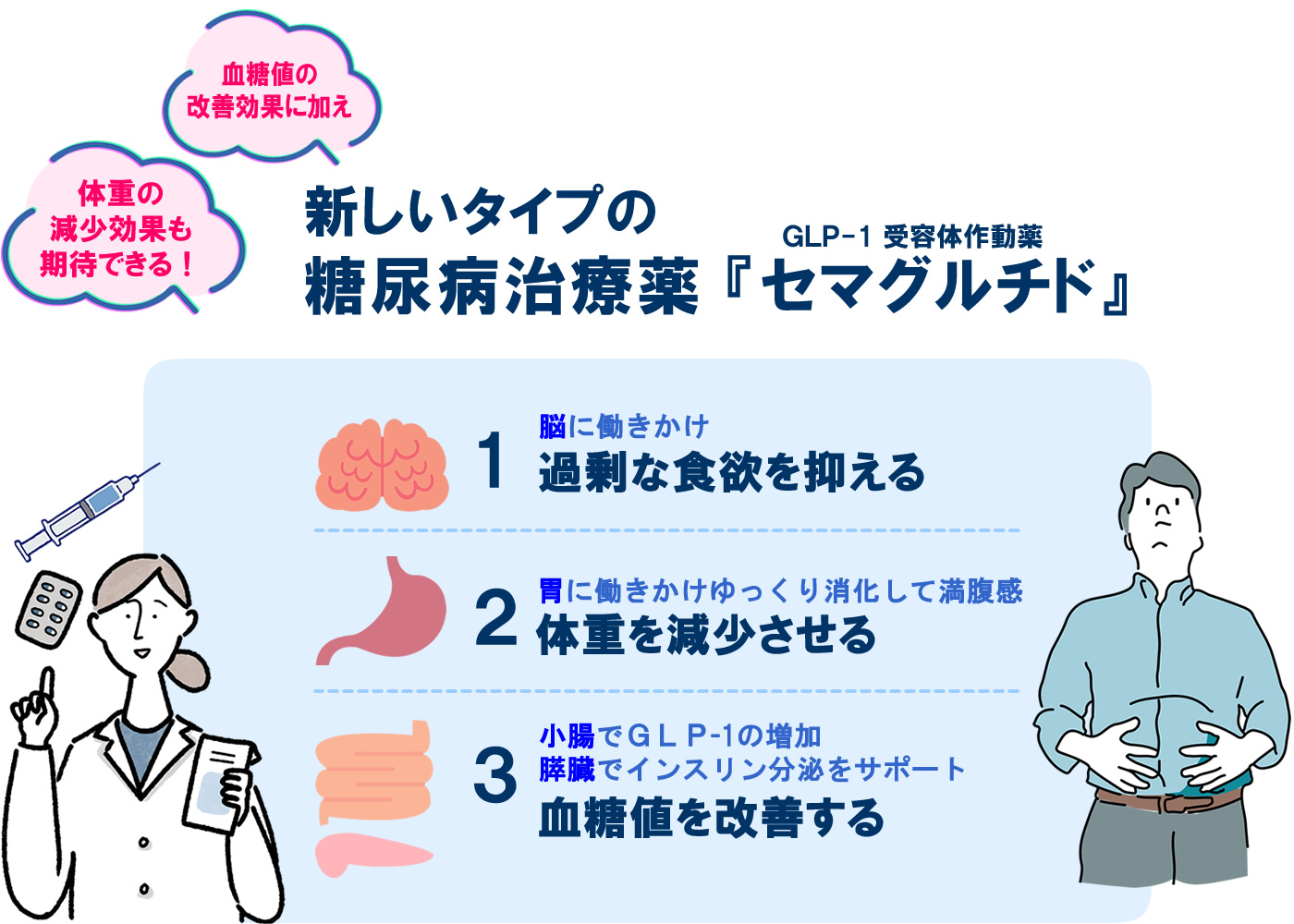
この薬には主に以下の3つの効果があります。
- 過剰な食欲を抑える
- 体重を減少させる
- 血糖値を改善する
『セマグルチド』の効果は、(全く同じ成分でも)剤形や用量によって異なります。
効果が穏やかな順に並べると、以下のようになります。
| 血糖値改善 および 体重減少効果 が穏やかな順 | 『セマグルチド』の剤形や用量 |
|---|---|
| レベル1(最も穏やか) | [経口薬] リベルサス 3mg錠 |
| レベル2 | [経口薬] リベルサス 7mg錠 |
| レベル3 | [経口薬] リベルサス 14mg錠 |
| レベル4 | [週1回の注射製剤] オゼンピック皮下注 1.0mg |
| レベル5 | [週1回の注射製剤] ウゴービ皮下注 1.7mg |
| レベル6(最も強い) | [週1回の注射製剤] ウゴービ皮下注 2.4mg |
個人差はありますが、期待できる体重減少はおおよそ2〜3kgから最大で20kg程度とされています。ただし、最も効果が穏やかな、レベル1の『リベルサス3mg錠』でも、5〜10人に1人は吐き気などの副作用が強く、治療を継続できないケースもあります。
2025.06.10 掲載
世界初!週1回投与のインスリン注射『アウィクリ』
世界初!週1回投与のインスリン注射『アウィクリ』
インスリン療法には現在、
- 1日1回の注射で時間を問わず(夜中でも可)
- 食前後いつでも注射することができ
- 日によって注射する時間が大きくずれてもかまわない
という便利なタイプのインスリンが頻用されていますが、最近、週1回投与のインスリン注射『アウィクリ』が登場しました。

先述のインスリンとの比較臨床試験において効果、低血糖の危険性いずれも非劣性(劣っていないこと)が証明された『アウィクリ』という、週に1回の注射ですむインスリンが使えるようになりました。
対象の患者さまは以下のとおりです。
- 食べる量または投与カロリーがほぼ一定
食事量がばらばらの高齢者の方では当然低血糖をおこしてしまうため、一般的に不向きと考えられています。 - 低血糖に適切に本人または周囲が対応できる
この2つが、導入・切り替えの条件になります。
どうしても家で毎日注射を打つことができない患者さまや、胃瘻からの栄養でカロリーが決まっている患者さまなどで、ご家族の負担を軽減することができます。是非、糖尿病内分泌内科にご相談ください。
医師紹介
専門医等資格
- 日本糖尿病学会糖尿病専門医・研修指導医
- 日本リウマチ学会リウマチ専門医・指導医
- 労働衛生コンサルタント
- 医学博士(名古屋大学/1997年)
専門分野
- 糖尿病
- 膠原病
医療に対する方針・理念
信頼される医療
専門医等資格
- 日本内科学会内科認定医
専門分野
- 糖尿病
- 内分泌内科
医療に対する方針・理念
個々の患者さまに最適な医療を提供することを心がけています。
専門医等資格
- 日本専門医機構認定内科専門医
専門分野
- 糖尿病
- 内分泌内科
医療に対する方針・理念
患者さまに真摯に向き合い、共に治療を行います。